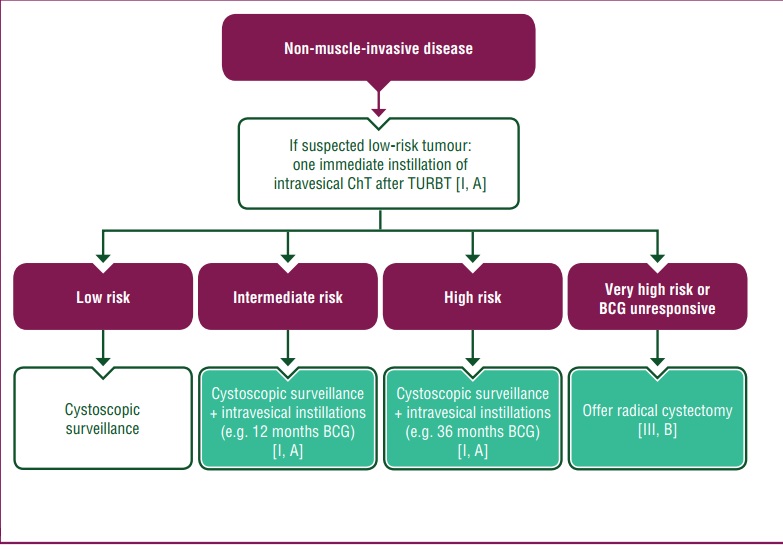
- درمان بهینه سرطان مثانه غیرتهاجمی به عضله (NMIBC)، برداشتن کامل تمامی ضایعات قابل مشاهده در مثانه است، که به دنبال آن بر اساس ارزیابی خطر ذکرشده در متن پیشین، انفوزیون داخل مثانهای یا سیستکتومی رادیکال زودهنگام (early RC) انجام میشود (I، A).
- در صورت دسترسی، استفاده از تکنیکهای بهبودیافته تصویربرداری تومور (نظیر سیستوسکوپی فلورسانس و تصویربرداری narrow-band) در حین TURBT توصیه میشود.
- در بیماران مبتلا به سرطان مثانه غیرتهاجمی به عضله (NMIBC) با ریسک پایین و همچنین بیمارانی که دچار عود پاپیلاری کوچک شدهاند که بیش از یک سال پس از تومور قبلی تشخیص داده شده است، توصیه میشود یک دوز فوری از شیمیدرمانی داخل مثانهای (intravesical ChT) — مانند میتومایسینC (MMC) — تجویز گردد (I، A)، که این درمان باید همراه با پیگیری سیستوسکوپیک مستمر باشد.
- انفوزیون فوری شیمیدرمانی داخل مثانهای بهطور معناداری نرخ عود ۵ ساله را در مقایسه با تنها TURBT کاهش میدهد (۵۹٪ در برابر ۴۵٪). نرخ پیشرفت بیماری بسیار ناچیز است (<۲٪ در ۵ سال).
در بیماران مبتلا به سرطان مثانه غیرتهاجمی به عضله (NMIBC) با ریسک متوسط، انجام دورههای اضافی درمان داخل مثانهای برای کاهش خطر عود توصیه میشود (I، A). این درمان میتواند به یکی از دو شکل زیر باشد:
1 انفوزیونهای شیمیدرمانی (ChT) برای حداکثر یک سال.
یا
2 انفوزیونهای BCG به مدت ۱۲ ماه (شامل درمان القایی با شش انفوزیون هفتگی BCG، سپس درمان نگهدارنده با سه انفوزیون BCG در هر یک از زمانهای ۳، ۶ و ۱۲ ماه پس از آغاز دوره القایی) (I، A).
در کارآزماییهای مربوط به BCG (شامل درمان القایی و نگهدارنده) در بیماران NMIBC با ریسک متوسط و بالا، کاهش ۳۲٪ در خطر عود بیماری برای BCG نسبت به میتومایسین C (MMC) گزارش شده است (P < 0.0001). با این حال، تفاوت معنادار آماری در نرخ پیشرفت بیماری بین دو گروه مشاهده نشده است.
- در بیماران مبتلا به NMIBC پرخطر، استفاده از BCG داخل مثانهای با دوز کامل به مدت ۱ تا ۳ سال (حداقل ۱ سال) توصیه میشود (I، A).نگهداری به مدت ۳ سال در مقایسه با ۱ سال در پیشگیری از عود مؤثرتر است.
- فاز القایی شامل ۶ انفوزیون هفتگی است و فاز نگهدارنده شامل ۳ انفوزیون هفتگی در زمانهای ۳، ۶، ۱۲، ۱۸، ۲۴، ۳۰ و ۳۶ ماه میباشد (I، A).
- برنامه ۳ ساله BCG بهطور قابل توجهی خطر عود را نسبت به برنامه ۱ ساله (نسبت خطر ۱.۶۱، فاصله اطمینان ۹۵٪: ۱.۱۳-۲.۳۰، P=0.01) در بیماران با تومورهای پرخطر کاهش میدهد؛ این مزیت در بیماران با ریسک متوسط دیده نمیشود.
- در بیماران با NMIBC پرخطر، خطر باقیماندن بیماری پس از TURBT اولیه قابل توجه است. بنابراین، انجام جراحی دوم ۴ تا ۶ هفته پس از جراحی اولیه توصیه میشود، در موارد زیر:
✅ وقتی TURBT اولیه ناقص بوده است.
✅ اگر عضله دترسور در نمونه اولیه وجود ندارد (بهجز موارد Ta LG و CIS).
✅ در تمام تومورهای pT1 و تمام تومورهای HG (بهجز بیماران با CIS اولیه) (I، A). - جراحی دوم باید شامل برداشت محل تومور قبلی نیز باشد.
- مراقبت چندرشتهای (multidisciplinary care) از طریق بحثهای تومور بورد و/یا مشاوره با انکولوژیست، رادیوانکولوژیست و اورولوژیست برای مدیریت بهینه سرطان مثانه توصیه میشود (IV، B).
- مراقبت چندرشتهای (multidisciplinary care) از طریق بحثهای تومور بورد و/یا مشاوره با انکولوژیست، رادیوانکولوژیست و اورولوژیست برای مدیریت بهینه سرطان مثانه توصیه میشود (IV، B).
- مراقبت چندرشتهای (multidisciplinary care) از طریق بحثهای تومور بورد و/یا مشاوره با انکولوژیست، رادیوانکولوژیست و اورولوژیست برای مدیریت بهینه سرطان مثانه توصیه میشود (IV، B).
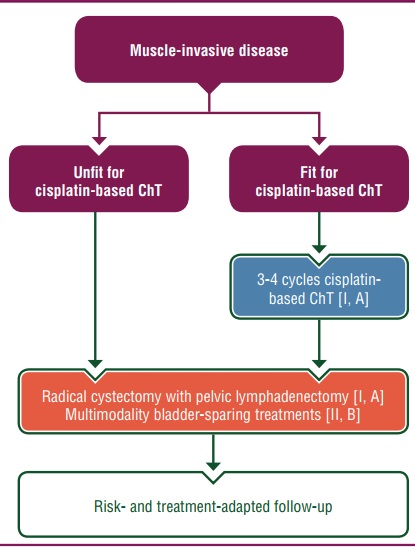
- سیستکتومی رادیکال (RC) همراه با لنفادنکتومی استاندارد (PLND)، درمان استاندارد برای MIBC مراحل T2-T4a، N0 M0 محسوب میشود (I، A).
- بیماران با بیماری مشکوک به گرههای لنفاوی مثبت در تصویربرداری (cN1) میتوانند برای جراحی در نظر گرفته شوند، اما باید برای شیمیدرمانی پیشعملیاتی مبتنی بر پلاتین نیز ارزیابی شوند (IV، B).
1. مراقبت چندرشتهای (multidisciplinary care) از طریق بحثهای تومور بورد و/یا مشاوره با انکولوژیست، رادیوانکولوژیست و اورولوژیست برای مدیریت بهینه سرطان مثانه توصیه میشود (IV، B).
- سیستکتومی رادیکال (RC) همراه با لنفادنکتومی استاندارد (PLND)، درمان استاندارد برای MIBC مراحل T2-T4a، N0 M0 محسوب میشود (I، A).
- . درمان حفظ ارگان با رادیوتراپی، بهعنوان بخشی از یک پروتکل چندوجهی برای MIBC، گزینهای مناسب برای بیمارانی است که بهدنبال جایگزینی برای RC هستند و همچنین برای بیمارانی که از نظر پزشکی برای جراحی مناسب نیستند (II، B).
- بیماران با بیماری مشکوک به گرههای لنفاوی مثبت در تصویربرداری (cN1) میتوانند برای جراحی در نظر گرفته شوند، اما باید برای شیمیدرمانی پیشعملیاتی مبتنی بر پلاتین نیز ارزیابی شوند (IV، B).
- . پروتکلهای مدرن حفظ ارگان باید از ترکیب سهگانه TURBT، رادیوتراپی و شیمیدرمانی استفاده کنند (II، B).
- رادیوتراپی تسکینی (پالیاتیو) میتواند برای تسکین خونریزی یا درد استفاده شود (III، C).
- رادیوتراپی ادجوانت (با یا بدون شیمیدرمانی حساسکننده به اشعه) درمان استاندارد بیماران مبتلا به MIBC نیست (III، C).
- برای MIBC، انجام ۳ تا ۴ سیکل شیمیدرمانی نئوادجوانت مبتنی بر سیسپلاتین توصیه میشود (I، A). پس از شیمیدرمانی و قبل از سیستکتومی رادیکال (RC)، تصویربرداری مقطعی باید انجام شود (IV، B).
- شواهد ضعیفی برای حمایت از استفاده از شیمیدرمانی ادجوانت مبتنی بر سیسپلاتین در بیمارانی که درمان نئوادجوانت دریافت نکردهاند وجود دارد (II، B). شیمیدرمانی نئوادجوانت ترجیح داده میشود.
- نتایج مطالعات در زمینه استفاده از مهارکنندههای ایمنی (ICIs) بهصورت ادجوانت در سرطان اوروتلیال (UC) ناسازگار و متناقض بوده است (I، A). برای توصیه این درمان بهعنوان درمان استاندارد، نیاز به اثبات مزیت در بقای کلی (OS) وجود دارد (I، D).
